ડર્માટોમાયોસાઈટિસ એ એક દુર્લભ સોજો લાવનારી બીમારી છે, જેમાં પેશીઓમાં નબળાઈ અને એક વિશિષ્ટ ચામડી પર ઉતરેલ લાલ રંગની ઝાંખી જોવા મળે છે. આ બીમારીની અસર પ્રૌઢો અને બાળકોને થઈ શકે છે, પરંતુ ડર્માટોમાયોસાઈટિસ મુખ્યત્વે મહિલાઓમાં અને 40 વર્ષથી વધુ ઉંમરના લોકોમાં વધારે જોવા મળે છે. ડર્માટોમાયોસાઈટિસને સમજી લેવી જરૂરી છે જેથી તે શરુઆતના તબક્કે જ ઓળખી શકાય અને તેનો યોગ્ય ઉપચાર થઈ શકે. આ બ્લોગમાં, હું ડર્માટોમાયોસાઈટિસના કારણો, લક્ષણો અને સારવારના વિકલ્પો વિશે માહિતી પ્રદાન કરીશ જેથી તમે આ જટિલ સ્થિતિને સારી રીતે સમજી શકો.
ડર્માટોમાયોસાઈટિસ શું છે?
ડર્માટોમાયોસાઈટિસ એ ઈડિયોપાથિક ઈન્ફ્લેમેટરી માયોપેથીઝના જૂથમાંથી એક છે. તે પેશીઓમાં સોજો (myositis) અને ચામડીમાં ફેરફાર (dermato-) તરફ દોરી જાય છે. ડર્માટોમાયોસાઈટિસના સાચા કારણો જાણી શકાયા નથી, પરંતુ માનવામાં આવે છે કે આ એક autoimmune disorder છે, જ્યાં શરીરનું રક્ષણાત્મક તંત્ર ખોટી રીતે પોતાની જ ટીસ્યુઝ પર હુમલો કરે છે. આ લાંબા ગાળાના રોગમાં પેશીઓમાં નબળાઈ અને ચામડીમાં ફેરફારો થઈ શકે છે, જે વ્યક્તિના જીવનની ગુણવત્તા પર ભારે અસર કરી શકે છે.
ડર્માટોમાયોસાઈટિસના કારણો
ડર્માટોમાયોસાઈટિસના સાચા કારણો હજુ અસ્પષ્ટ છે, પરંતુ આના વિકાસમાં કેટલાક પરિબળો મદદરૂપ થઈ શકે છે:
Autoimmune Response
ડર્માટોમાયોસાઈટિસમાં, રક્ષણાત્મક તંત્ર પેશીઓના નાની લોહીનળીઓ પર હુમલો કરે છે, જેના પરિણામે પેશીઓમાં સોજો અને નુકસાન થાય છે. આ autoimmune responseનું કારણ માનવામાં આવે છે કે તે જનૈતિક અને પર્યાવરણીય પરિબળો સાથે સંકળાયેલું છે.
Genetic Predisposition
કેટલાક લોકોને autoimmune diseases માટેનો વંશપરંપરાગત પ્રભાવ વધુ હોઈ શકે છે, જે તેમને ડર્માટોમાયોસાઈટિસ જેવી બીમારીઓ માટે વધુ સંવેદનશીલ બનાવે છે. રક્ષણાત્મક તંત્રના કાર્ય સાથે જોડાયેલા કેટલાક genes આ જોખમને વધારી શકે છે.
Environmental Triggers: કેટલાક પર્યાવરણીય પરિબળો, જેમ કે ઇન્ફેક્શન, દવાઓ, અથવા ઝેરી પદાર્થોનો સંપર્ક, ડર્માટોમાયોસાઈટિસને ટ્રિગર કરી શકે છે, ખાસ કરીને જ્યાં વ્યક્તિમાં જનૈતિક પ્રભાવ હોય અને વાયરસનું સંક્રમણ આ બીમારીના ટ્રિગર તરીકે માનવામાં આવે છે, જો કે કોઈ વિશિષ્ટ વાયરસને આ રોગ સાથે સ્પષ્ટ રીતે સંકળાયેલું સાબિત કરવામાં આવ્યું નથી.
Cancer Association: કેટલાક કિસ્સાઓમાં, ડર્માટોમાયોસાઈટિસ underlying malignancy સાથે જોડાયેલું હોઈ શકે છે. આ paraneoplastic syndrome છે, જેમાં રક્ષણાત્મક તંત્ર cancer cells પર પ્રતિસાદ આપે છે અને ખોટી રીતે સ્વસ્થ ટીસ્યુઝ પર હુમલો કરે છે, જે ડર્માટોમાયોસાઈટિસ જેવી સ્થિતિ તરફ દોરી જાય છે.
ડર્માટોમાયોસાઈટિસના લક્ષણો
ડર્માટોમાયોસાઈટિસના લક્ષણો વ્યક્તિગત રીતે અલગ હોઈ શકે છે, પરંતુ સૌથી સામાન્ય લક્ષણો છે:
Muscle Weakness
ડર્માટોમાયોસાઈટિસના મુખ્ય લક્ષણોમાંથી એક છે પેશીઓમાં નબળાઈ. આ નબળાઈ સામાન્ય રીતે proximal musclesને અસર કરે છે, જેમ કે હિપ્સ, થાઈઝ, શોલ્ડર્સ, અને અપ્પર આર્મ્સ. આ નબળાઈને કારણે દૈનિક કાર્યો, જેમ કે સીડીઓ ચડવી, વસ્તુઓ ઉઠાવવી અથવા બેઠેલી સ્થિતિમાંથી ઉભા થવું મુશ્કેલ બની શકે છે.
Skin Rash
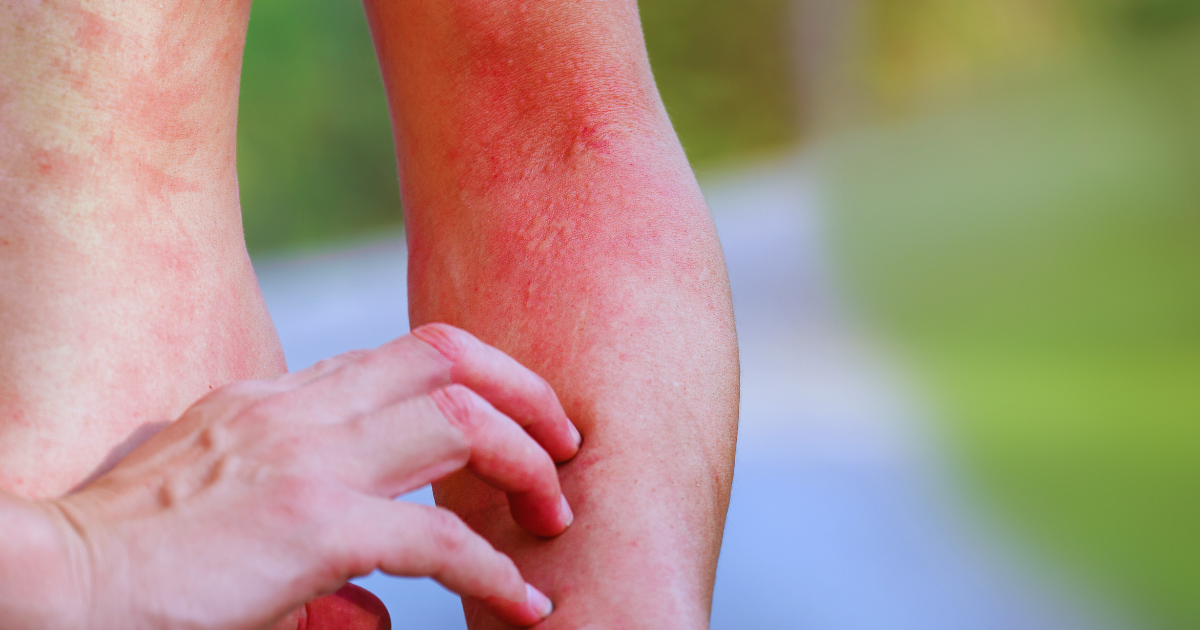
ડર્માટોમાયોસિટિસનું બીજું લાક્ષણિક લક્ષણ ત્વચાની વિશિષ્ટ ફોલ્લીઓ છે. ફોલ્લીઓ સામાન્ય રીતે લાલ અથવા જાંબુડિયા રંગના વિકૃતિ તરીકે દેખાય છે અને મોટેભાગે ચહેરા, આંખોના પાંપણ, કોણી, ઘૂંટણ, છાતી અને પીઠ પર જોવા મળે છે. ફોલ્લીઓ ખંજવાળ અથવા પીડાદાયક હોઈ શકે છે અને સૂર્યના સંપર્કમાં વધુ સ્પષ્ટ થઈ શકે છે.
Gottron’s Papules
Gottron’s papules એ નકલ્સ, કોણી અને ઘૂંટણ પર ઉઠેલી, છલકાતી ગાંઠો છે. આ ડર્માટોમાયોસાઇટિસ નિર્ધારિત લક્ષણ છે.
Heliotrope Rash
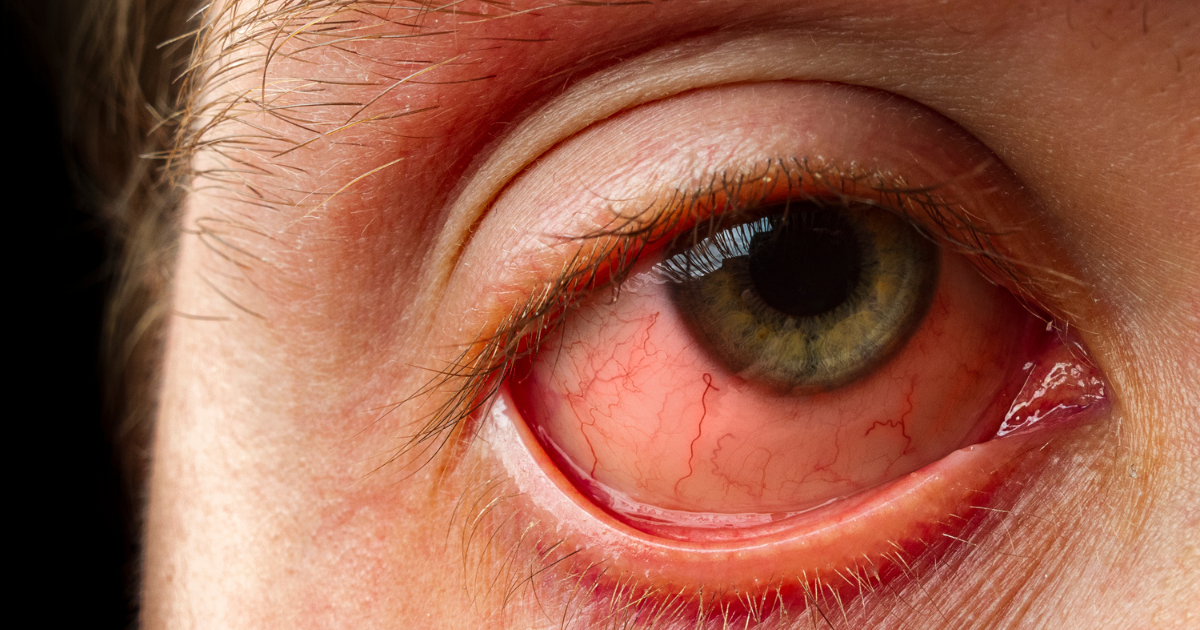
Heliotrope Rash એ આંખોના આસપાસનું વાદળી અથવા ધૂસકણું રંગ છે, જે સ્વેલિંગ સાથે થઈ શકે છે. આ ઝાંખી ડર્માટોમાયોસાઈટિસનું વિશિષ્ટ લક્ષણ છે.
Calcinosis
કેટલાક કિસ્સાઓમાં, ડર્માટોમાયોસાઈટિસ ચામડી, પેશીઓ અને connective tissuesમાં calciumના દાણોનું નિર્માણ કરી શકે છે. આ સ્થિતિ, જેને કેલ્કિનોસિસ કહેવામાં આવે છે, તે દુખાવો, કઠિનતા, અને ચામડીના છિદ્રો તરફ દોરી શકે છે.
Fatigue and Fever
ડર્માટોમાયોસાઈટિસવાળા ઘણા લોકોમાં સામાન્ય લક્ષણો, જેમ કે થાક, સામાન્ય તાવ અને વજનમાં ઘટાડો જોવા મળે છે. આ લક્ષણો સમગ્ર સ્વાસ્થ્યને અસ્વસ્થ બનાવવામાં યોગદાન આપી શકે છે.
Difficulty Swallowing
ગળાની પેશીઓમાં નબળાઈને કારણે ગળતા (dysphagia)માં મુશ્કેલી થઈ શકે છે, જે Aspiration અને pneumonia માટેનો જોખમ વધારી શકે છે.
Lung Involvement
કેટલાક કિસ્સાઓમાં, ડર્માટોમાયોસાઈટિસ ફેફસાંને અસર કરી શકે છે, જેના પરિણામે interstitial lung disease (ILD) થઈ શકે છે. ILDના લક્ષણો તરીકે શ્વાસની દુશ્વારી, ખાંસી અને છાતીમાં દુખાવો થઈ શકે છે.
ડર્માટોમાયોસાઈટિસનું નિદાન
ડર્માટોમાયોસાઈટિસનું નિદાન કરવું મુશ્કેલ હોઈ શકે છે કારણ કે તેના લક્ષણો અન્ય સ્થિતિઓ સાથે આવરી જાય છે. એક ચોકસાઇવાળા નિદાન માટે હેલ્થકેર પ્રદાતા દ્વારા વિગતવાર મૂલ્યાંકન જરૂરી છે. નિદાન પ્રક્રિયામાં શામેલ હોઈ શકે છે:
Physical Examination
એક વિવેકપૂર્ણ શારીરિક પરીક્ષા મહત્વપૂર્ણ છે, જેમાં પેશીની તાકાત, ચામડીમાં ફેરફારો અને અન્ય નિર્ધારિત લક્ષણો પર ધ્યાન કેન્દ્રિત થાય છે.
Blood Tests
લોહી પરીક્ષણોમાં પેશીઓના એન્ઝાઇમ્સ, જેમ કે creatine kinase (CK)નું વધેલું સ્તર શોધી શકાય છે, જે પેશીઓના નુકસાન દર્શાવે છે. Autoantibodies, જે proteins છે કે જે રક્ષણાત્મક તંત્ર દ્વારા ઉત્પન્ન થાય છે, હાજર હોઈ શકે છે અને તે નિદાનમાં મદદરૂપ બની શકે છે.
Electromyography (EMG)
EMG પરીક્ષણો પેશીઓમાં વિદ્યુત પ્રવાહની પ્રવૃત્તિને માપે છે અને પેશીઓમાં નબળાઈ અને સોજો ઓળખવામાં મદદ કરે છે.
Muscle Biopsy:
Muscle Biopsyમાં નાની પેશીઓની નમૂનાની તપાસ માઇક્રોસ્કોપ હેઠળ કરવામાં આવે છે. આ પેશીઓમાં સોજો, પેશી ફાઇબરનું નુકસાન અને ડર્માટોમાયોસાઈટિસ સાથે જોડાયેલાં અન્ય અસાધારણતાનો ઉદાહરણ આપે છે.
Imaging Studies
MRI અથવા Ultrasoundનો ઉપયોગ પેશીઓના સોજાને વિઝ્યુલાઇઝ કરવા માટે અને રોગની સ્થિતિને અંદાજવા માટે થઈ શકે છે.
ડર્માટોમાયોસાઈટિસની સારવારના વિકલ્પો
ડર્માટોમાયોસાઈટિસ માટે કોઈ ઉપચાર નથી, પરંતુ સારવારનો ઉદ્દેશ લક્ષણોને નિયંત્રિત કરવો, સોજાને ઓછો કરવો અને પેશીની તાકાતમાં સુધારો કરવો છે. સારવારના વિકલ્પો માં શામેલ છે:
Corticosteroids
Corticosteroids, જેમ કે prednisone, ડર્માટોમાયોસાઈટિસ માટેની પ્રથમ લાઇન સારવાર છે. તે સોજાને ઓછો કરવા અને રક્ષણાત્મક તંત્રને દમાવવા માટે મદદ કરે છે. જો કે, Corticosteroidsના લાંબા ગાળાના ઉપયોગથી આડઅસરો થઈ શકે છે, તેથી તેને સામાન્ય રીતે ઓછી અસરકારક માત્રામાં જ રાખવામાં આવે છે.
Immunosuppressive Medications
જ્યાં Corticosteroids માત્ર દ્વારા પૂરતી અસરકારકતા પ્રાપ્ત થતી નથી, તેવા કિસ્સાઓમાં Methotrexate, Azathioprine અથવા Mycophenolate Mofetil જેવા બીજા Immunosuppressive Drugs પ્રિસ્ક્રાઇબ કરી શકાય છે. આ દવાઓ રક્ષણાત્મક તંત્રને નિયંત્રિત કરવામાં અને સોજાને ઘટાડવામાં મદદ કરે છે.
Intravenous Immunoglobulin (IVIG)
IVIG થેરાપી રક્તપ્રવાહમાં Immunoglobulins (એન્ટીબોડીઝ)ના ઈન્ફ્યુઝનથી થતી છે જેથી રક્ષણાત્મક તંત્રને નિયંત્રિત કરી શકાય. તે ડર્માટોમાયોસાઈટિસના ગંભીર કિસ્સાઓમાં અથવા જ્યારે અન્ય સારવાર અસરકારક ના થાય ત્યારે ઉપયોગમાં લેવાય છે.
Physical Therapy
Physical Therapy ડર્માટોમાયોસાઈટિસના નિયંત્રણમાં મહત્વપૂર્ણ ભાગ ભજવે છે. એક વ્યક્તિગત કસરત કાર્યક્રમ પેશીની તાકાત, લવચીકતા અને સહનશક્તિમાં સુધારો કરવામાં મદદ કરી શકે છે. Physical Therapy પેશીઓની વાટે અને જોડીના કોન્ટ્રાક્ચર્સને અટકાવવામાં પણ મદદરૂપ બને છે.
Sun Protection
ડર્માટોમાયોસાઈટિસ સાથે જોડાયેલ ચામડી પર ઉતરેલ ઝાંખી સૂર્યના સંપર્કથી વધુ થઈ શકે છે, તેથી ચામડીનું રક્ષણ કરવું જરૂરી છે, જેમ કે સનસ્ક્રીનનો ઉપયોગ કરવો, રક્ષણાત્મક કપડાં પહેરવાં અને લાંબા સમય સુધી સૂર્યના સંપર્કથી બચવું.
Treatment of Underlying Malignancy
જો ડર્માટોમાયોસાઈટિસ underlying cancer સાથે જોડાયેલું હોય, તો malignancyના ઉપચારથી ડર્માટોમાયોસાઈટિસના લક્ષણોમાં સુધારો થઈ શકે છે.
ડર્માટોમાયોસાઈટિસ સાથે જીવવું
ડર્માટોમાયોસાઈટિસ સાથે જીવવું પડકારજનક હોઈ શકે છે, પરંતુ યોગ્ય સારવાર અને ટેકાવારાની મદદથી, ઘણા લોકો તેમના લક્ષણોને નિયંત્રિત કરી શકે છે અને જીવનમાં સંતોષ સાથે જીવી શકે છે. સ્થિતિનું મોનીટરીંગ કરવા માટે હેલ્થકેર પ્રદાતા સાથે નિયમિત અનુસરણ જરૂરી છે અને જ્યારે જરૂર પડે ત્યારે સારવારને સુધારવી જોઈએ. આ ઉપરાંત, સપોર્ટ ગ્રુપ અને કાઉન્સેલિંગ વ્યક્તિઓને ડર્માટોમાયોસાઈટિસ જેવી લાંબી બીમારીના લાગણીશીલ અને માનસિક પ્રભાવ સાથે જીવી શકે તેવા માર્ગો શોધવામાં મદદ કરી શકે છે.
સમાપ્ત
ડર્માટોમાયોસાઈટિસ એક જટિલ autoimmune રોગ છે જે પેશીઓ અને ચામડીને અસર કરે છે. આ એક દુર્લભ સ્થિતિ છે, તે છતાં, આના લક્ષણોને નિયંત્રિત કરવા અને જીવનની ગુણવત્તા સુધારવા માટે સમયસરનું નિદાન અને સારવાર જરૂરી છે. ડર્માટોમાયોસાઈટિસના કારણો, લક્ષણો અને સારવારના વિકલ્પોને સમજીને, તમે તમારી સ્વાસ્થ્યકાળજીમાં સક્રિય ભૂમિકા ભજવી શકો છો અને આ સ્થિતિનું અસરકારક રીતે નિયંત્રણ કરવા માટે તમારા હેલ્થકેર પ્રદાતા સાથે નજીકથી કામ કરી શકો છો.